
Demenz ist die Volkskrankheit im Alter schlechthin. Die häufigste Form der verschiedenen Demenzarten ist Alzheimer. 2016 hatten wir mehr als 1,6 Millionen Menschen, die an einer Demenzform erkrankt waren. Für das Jahr 2050 werden 3 Millionen Demenz-Patienten prognostiziert.
Im Prinzip sind das erschreckende Zahlen, wenn man sich überlegt, dass wir nicht einmal genau wissen, was der Auslöser einer Demenz ist. Ebenso wenig haben wir im Moment Möglichkeiten, die Demenzerkrankungen zu heilen. Lediglich eine Verzögerung ist unter Umständen möglich.
Je früher eine Demenz erkannt wird, umso besser sind die Möglichkeiten, den Verlauf der Erkrankung positiv zu beeinflussen.
24 Stunden Betreuungskraft oder 24h Pflegekräfte in häuslicher Gemeinschaft
► Hier Kostenlose Angebote für 24h Betreuungskräfte erhalten
Was ist Demenz?
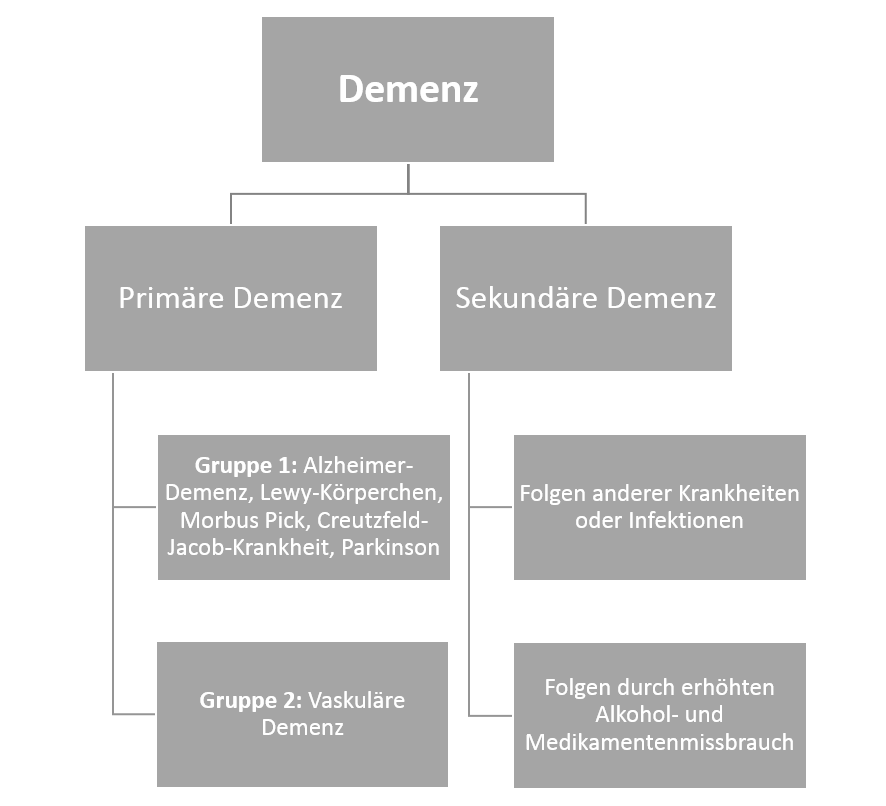
Der Begriff Demenz bezeichnet genau genommen eine ganze Reihe von Krankheiten, denn die eine Demenz gibt es nicht. Vielmehr werden unterschiedliche Formen von Demenz unterschieden (siehe Grafik).
Alzheimer-Demenz ist die bekannteste. Hinzu kommen die vaskuläre Demenz, Morbus Pick und einige andere Unterformen. Sie alle bedeuten für den Betroffenen, dass die geistigen Funktionen langsam eingeschränkt werden. Mit diesen Funktionen sind das
- Erinnern,
- Merken,
- Kombinieren und
- Orientieren gemeint.
Demenz Symptome
Im Anfangsstadium zeigt sich das zunächst durch
- eine wachsende Vergesslichkeit und Schusseligkeit.
- Außerdem tritt häufig eine zeitliche Orientierungsschwierigkeit auf.
Später kommen dann weitere Symptome hinzu. Das können
- Desorientierung,
- Erkennungsstörungen,
- Handfertigkeitsstörungen und
- Sprachstörungen sein.
Im letzten Stadium sind Patienten in der Regel auf Pflege angewiesen und erleiden einen Gedächtniszerfall, einen Sprachzerfall, Agnosie und andere Symptome.
Demenz ist nicht an ein bestimmtes Alter gebunden. Sie tritt zwar vorwiegend im hohen Alter auf, kann jedoch auch Menschen im mittleren Alter betreffen.
Hinweis: Wer einen Pflegegrad hat und zu Hause gepflegt wird hat jeden Monat Anspruch auf kostenlose Pflegehilfsmittel. Diese können Sie hier einfach bestellen.
So kann die eigene Gedächtnisleistung unterstützt werden
Wer frühzeitig etwas für seine Gedächtnisleistung tut, der kann dadurch möglicherweise den Ausbruch von Senilität verzögern. Geeignet sind hierzu ganz unterschiedliche Maßnahmen.
Eine davon ist das Gedächtnistraining, mit dem die vorhandenen Fähigkeiten immer wieder gefordert werden. Als spielerische Übung für zwischendurch werden solche Trainingseinheiten in unterschiedlicher Form angeboten und können jede Menge Spaß machen.
Mobiler Senioren - NOTRUF
Auch die Ernährung und der Lebenswandel spielen eine wichtige Rolle. Das menschliche Gehirn ist nur dann leistungsfähig, wenn der Körper ausgeruht und ausgeschlafen ist, wenn ihm ausreichend Wasser zur Verfügung gestellt wird und wenn der Körper genug Bewegung hat. Ein Defizit an Vitalstoffen wie Vitaminen, Mineralstoffen, Eiweiß usw. kann zu Mangelernährungen führen.
Verschiedene Mittel aus der Natur können sich ebenfalls positiv auf die Gedächtnisleistung auswirken. Allen voran ist hier Ginkgo zu nennen. Ginkgo unterstützt die Durchblutung, den Sauerstofftransport und den Zellstoffwechsel im Gehirn. All diese Funktionen sind wichtig für die Gedächtnisleistung.
Auch Omega-3-Fettsäuren sind für das Gehirn unverzichtbar. Sie werden über die Nahrung häufig nur in geringer Menge aufgenommen und können deshalb durch ein Nahrungsergänzungsmittel konsumiert werden. Leinsamen ist beispielsweise ein guter, natürlicher Lieferant von Omega-3-Fettsäuren. Folsäure, B-Vitamine, Cholin und Inositol sind weitere natürliche Wirkstoffe, die zur Unterstützung der Gedächtnisleistung genutzt werden können.
Natürliche Wirkstoffe und Heilmittel, die die Gedächtnisfunktion unterstützen können.
Wie erkennt man Demenz oder Alzheimer?
Eine leichte Alters-Vergesslichkeit muss noch lange keine Demenz sein. Ob ein etwas seltsames Verhalten nun Senilität oder tatsächlich eine Demenz ist, kann nur ein Fach-Arzt feststellen.
Anhand von verschiedenen Tests und Untersuchungen, wie z.B.
- dem Uhrentest,
- neurologischen Untersuchungen,
- bildgebenden Untersuchungen wie MRT oder CT sowie
- körperlichen Untersuchungen
kann dann der Arzt eine Demenzerkrankung diagnostizieren.
Es gibt jedoch auch Krankheiten, wie z.B. eine Depression, die demenzähnliche Symptome aufweisen. Um einer Verwechslung und falschen Behandlung vorzubeugen, ist es wichtig, dass Untersuchungen durchgeführt und andere Erkrankungen ausgeschlossen werden können.
Diagnose Demenz
Da jede Demenzform besondere Ursachen und Verläufe hat, ist es wichtig, auf eine genaue Diagnose Wert zu legen.
Lassen Sie sich nicht zufriedenstellen mit einer einfachen Demenz-Diagnose. Fragen Sie immer nach, um „welches Obst“, also welche Demenzform genau es sich handelt. Verschiedene Diagnostikmöglichkeiten stehen den Ärzten zur Verfügung.
Für den weiteren Verlauf, den Umgang mit dem Erkrankten und die Medikation ist es sehr wichtig, gut informiert zu sein.
Eine gute Diagnostik sorgt schlussendlich auch dafür, dass andere Erkrankungen ausgeschlossen werden können, zum Beispiel eine Depression (die durchaus ähnliche Auswirkungen, also Symptome zeigen kann); oder eine Vitamin-Mangelerkrankung, eine Schilddrüsenerkrankung, Vergiftungen, Entzündungen oder Infektionen. So manche Krankheiten zeigen ähnliche Symptome, können aber durchaus sehr gut behandelt werden und sind damit sogar zumindest teilweise heilbar.
Und wenn die Diagnose Demenz gestellt wurde. Wie heißt es nun richtig?
Was ist richtig – Dement oder Demenz?
Demenz, dement, demenzkrank, Mensch mit Demenz? Man hört und liest so viel. Was ist da richtig? Die Worte verwirren viele von uns, wir wissen nicht, wie es richtig heißt.
Sie sind womöglich ein pflegender Angehöriger, kümmern sich rührend um ihr an Demenz erkranktes Familienmitglied, jedoch wenn Sie jemandem davon erzählen, sind Sie plötzlich unsicher, wie es denn nun richtig heißt.
Diese Unsicherheit möchte ich Ihnen nehmen. An zwei leicht verständlichen Beispielen erkläre ich Ihnen, wie man sich korrekt ausdrückt.
Als erstes kommen wir zu den Worten dement / Demenz. Sagen Sie nicht: „Er oder sie ist demenz.“ Das ist nicht korrekt. Richtig ist: „Er oder sie ist dement.“ Oder: „Er oder sie hat Demenz.“
Im folgenden wird übersichtlich anhand des Beispiels einer Erkältung gezeigt, wie die Begrifflichkeiten zuzuordnen sind:
Beispiel: Erkältung
⟶ Die Erkrankung ist die “Erkältung“.
⟶ Der Erkrankte ist erkältet.
⟶ Die Person mit der Erkältung oder der Erkältungskrankheit. Oder: Der Mensch mit Erkältung.
Beispiel: Demenz
⟶ Die Erkrankung ist die “Demenz“.
⟶ Der Erkrankte ist dement.
⟶ Der demente Mensch. Oder: Der demenzkranke Mensch. Besser: Der Mensch mit Demenz.
Respekt und Achtung
Noch ein Wort in dieser Sache:
Der Respekt und die Achtung vor der Persönlichkeit des erkrankten Menschen gebietet, dass man vom „Menschen mit Demenz“ redet oder schreibt. Manchmal ist es aber für eine bessere Lesbarkeit oder im Vortrag abwechslungsreicher und schöner, wenn man auch mal vom „dementen Menschen“, vom „demenzkranken Familienangehörigen“ oder einfach nur vom „Dementen“ spricht oder schreibt.
Das ist von meiner Perspektive betrachtet keine Würdelosigkeit, sondern ermöglicht eine Abwechslung und erzielt eine größere Aufmerksamkeit vom Leser oder Zuhörer.
Wenn ich in einem Fachartikel durchgehend immer nur und stetig wiederholend vom „Menschen mit Demenz“ schreibe, oder wie manche Autoren vom „MmD“, dann ist das anstrengend zu lesen und zeugt nicht unbedingt von mehr Respekt.
Andere Begriffe für Alzheimer sind im übrigen Alzheimer-Demenz, Morbus Alzheimer, Alzheimer-Krankheit.
Was ist der Unterschied zwischen Alzheimer und Demenz?
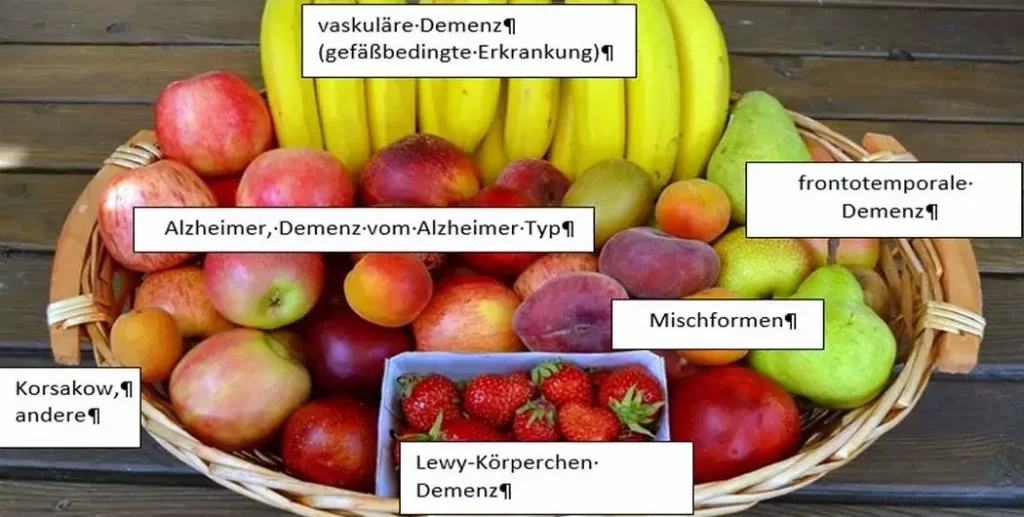
Haben Sie sich auch schon gefragt: Was ist der Unterschied zwischen Demenz und Alzheimer, oder vaskuläre Demenz? Ist das alles das Gleiche oder gibt es da einen Unterschied zwischen Demenz und Alzheimer? Eines schon vorweg: Demenz und Alzheimer sind nicht zwei unterschiedliche Erkrankungen.
Demenz ist der Überbegriff für die verschiedenen Demenzformen. An unserem obigen Beitragsbild ist das schön zu sehen. Alle Demenzformen zusammen sind wie ein großer Obstkorb.
Obst ist der ⟶ Oberbegriff und steht in unserem Fall für Demenz.
Und wie in einem Obstkorb verschiedene Früchte liegen, so sind die verschiedenen Formen der Demenz unter diesem Oberbegriff zu sehen.
- Alzheimer: Am häufigsten kommen bei uns im Obstkorb die Äpfel vor. Das ist auf die Demenz übertragen die mit ca. 65 % häufigste Form, nämlich Alzheimer. Oder, wie manche Ärzte sagen „Demenz vom Alzheimer-Typ“.
- Vaskuläre Demenz: Die Bananen sind in unserem Obstkorb reichlich vertreten, genauso ist es mit der „vaskulären Demenz“. Dabei kommt es im Wesentlichen durch Durchblutungsstörungen im Gehirn zu einem Absterben von Nervenzellen.
- Mischformen: In unserem Obstkorb gibt es rechts ein kleines Durcheinander, da liegen eine Pflaume, eine Birne, eine Aprikose. Dieses Eck wären jetzt übertragen die „Mischformen der Demenz“. Es kommt nämlich häufig vor, dass man die genaue Demenzform nicht eingrenzen kann. Man weiß, dass es zum Beispiel vom Alzheimer-Typ Merkmale gibt, aber auch beispielsweise von gefässbedingten Einschränkungen wie Eiweiß- und andere Ablagerungen, Verkalkungen, Durchblutungsstörungen oder ähnlichem. Dann spricht man von einer „nicht näher bezeichneten Demenz“ oder einer Demenz-Mischform.
- Lewy-Körperchen-Demenz: Die Erdbeeren in unserem Beispiel stehen für eine Demenzform, die „Lewy-Body-Demenz“ oder „Lewy-Körperchen-Demenz“ genannt wird. Sie tritt oft im Zusammenhang mit einer Parkinson-Erkrankung auf.
- Frontotemporale Demenz: Eher seltener gibt es die „frontotemporale Demenz“, sie wird häufig bei jüngeren Menschen diagnostiziert.
Verändertes Verhalten bei Menschen mit Demenz
Die Demenz verändert das Verhalten der Betroffenen sehr stark. Und zwar abhängig vom Stadium und der Art der Demenz.
Anfangs bekommen die Dementen noch mit, wie sich ihre Handlungsweise verändert, in fortgeschrittenem Stadium jedoch meist nicht mehr. Für die Erkrankten macht es die Situation nicht einfacher, wenn sie hautnah erleben, wie sich der geistige Verfall immer mehr bemerkbar macht. Sie entwickeln geschickte Taktiken, um die Krankheit gegenüber ihren Mitmenschen zu verbergen. Aber irgendwann lässt sich das veränderte Verhalten nicht mehr verheimlichen.
Hier noch ein Statement von Markus Proske – Demente ärgern uns nicht mit Absicht“
Vielleicht kennen Sie als Angehörige immer mal wieder folgenden Gedanken oder machen ihrem Ärger auch mal anderen gegenüber so oder so ähnlich Luft:
„Meine Mama nervt mich so. Sie macht alles mit Absicht – nur um mich zu ärgern!“ „Mein Papa, der benimmt sich unmöglich, der will mir nur das von früher heimzahlen!“
Gerade dann dürfen wir uns immer wieder in Erinnerung rufen: Menschen mit Demenz machen alles mit Absicht, aber NICHT, um Sie zu ärgern! Interessant ist dabei vor allem, dass wir oft nicht verstehen, warum sie dieses oder jenes machen. Und gerade da sind wir dann gefordert – ja aufgefordert, Sherlock Homes zu spielen und wie ein Detektiv zu versuchen, herauszufinden, wo denn des Pudels Kern nun liegt.
Das ist dann häufig die noch größere Herausforderung. Denn, es muss uns klar sein, dass ein dementiell Erkrankter uns NICHT absichtlich ärgert mit dem, was er tut. Menschen mit Demenz verlieren die Fähigkeit, sich so etwas auszudenken, das heißt, Handlungen und Aktionen bewusst zu planen und dann entsprechend auszuführen. Auf solch eine Idee würden Betroffene nie kommen.
Wenn diese also ein Verhalten zeigen, das aggressiv ist, das Sie möglicherweise fordert – ja herausfordert – dann sollten Sie versuchen herauszufinden: „Was steckt hinter diesem Verhalten? Was könnte die Ursache für genau dieses Verhalten sein?“
So können Sie dann in der Zukunft versuchen, so gut es geht, diese Ursache, diesen auslösenden Faktor zu vermeiden. Sei es eine Situation, bestimmte Worte oder auch eine bestimmte Örtlichkeit. Dies kann auch schon Gelingen, indem Sie Situationen entlastend begleiten oder den Betroffenen ablenken.
Wenn es Ihnen gelingt, sich von dem Gedanken zu verabschieden, dass der Demenz-Kranke Dinge tut, um Sie zu ärgern, Sie zu bestrafen oder Ihnen etwas heimzuzahlen, dann schaffen Sie Raum für Lösungen und Handlungsalternativen. Und das wiederum wird Sie UND Ihre/n Angehörige/n entlasten und das Miteinander wieder ein Stück leichter machen.
Irgendwann wird der Zeitpunkt kommen, wo der Betroffene seine Situation und sein Verhalten nicht mehr kontrollieren kann. Jede Demenz verläuft anders und jeder Betroffene reagiert anders. Folgende Persönlichkeitsveränderungen können dann bei den senilen Menschen auftreten.
Erschwerte Kommunikation mit dementen Menschen
Mit zunehmender Demenz verändert sich ja im Leben der Betroffenen nahezu alles. So auch die Kommunikation. Es wird immer schwerer werden, sich mit der Person, die an Demenz leidet, in gewohnter Weise unterhalten zu können. Denn die Betroffenen können sich im Laufe der Zeit immer schlechter verständlich machen und sich formulieren. Sie können Ihre Wünsche, Bedürfnisse und Gefühle nicht mehr mitteilen. Keiner versteht sie mehr. Das kann zum einen zu Depressionen führen, zum anderen aber auch zu Aggressivität und Wut.
Deshalb ist Kommunikation, egal ob nonverbal oder verbal, sehr wichtig. Es gibt sehr viele Möglichkeiten, mit Dementen in Kontakt zu treten.
Lese-TiPP: Demenz verstehen: Mit der richtigen Kommunikation geht vieles leichter
Aggressives, jähzorniges Verhalten
Aggressivität kann schon in einer frühen Phase auftreten. Nämlich dann, wenn der Patient selbst noch seine Veränderungen, also seine Vergesslichkeit, mitbekommt. Er muss sich dann ständig mit seiner Krankheit und seinen Defiziten auseinandersetzen. Quälende Fragen treiben die Betroffenen um.
- Was wird aus mir?
- Wie soll das noch weitergehen?
- Falle ich jetzt schon meiner Umwelt auf die Nerven?
- Bekomme ich noch alles mit, was um mich herum vorgeht?
- Hoffentlich habe ich nichts Wichtiges vergessen?
Diese Fragen lassen zum einen eine große Unsicherheit aufkommen. Zum anderen löst es bei vielen eine Wut, Angst oder Aggression aus. Wichtig ist herauszufinden, warum der an Demenz Erkrankte solch einen Jähzorn an den Tag legt. Wenn Sie die Gründe für das „aufsässige oder unmögliche Verhalten“ kennen, dann können Sie agieren. Versetzen Sie sich in die Situation des Patienten:
Doch wie kann dieses renitente Verhalten ergründet werden? Und vor allem, wie können Sie gegensteuern?
Lese-TiPP: Was tun, wenn Oma schreit, kratzt und schlägt“.
Warum Demente von zu Hause weglaufen?
Das Weglaufen: Auch diese Problematik ist vielen Angehörigen von dementen Menschen bekannt. Für das „Weglaufen“ haben die Demenzkranken viele Gründe. Als gesunder Mensch verlässt man ja auch häufig die Wohnung. Man geht zum Einkaufen, zur Arbeit, Freunde oder Verwandte besuchen. Bei Dementen ist das genauso.
Nützliche Alltagshilfen: Stellen Sie sich folgende Situationen vor: Häufig spricht man bei Menschen mit Demenz von einer Weglauftendenz. Korrekt wäre jedoch die Begrifflichkeit „Hinlauftendenz“. Denn der Demente möchte an einen bestimmten Ort hinlaufen und nicht von seinem jetzigen Ort weglaufen. Lese-TiPP: Wenn Menschen mit Demenz weglaufen Mein TiPP: Mit sogenannten Sensor-Trittmatten können Sie alarmiert werden, wenn der demente Mensch die Wohnung verlässt. Damit ist gewährleistet, dass Ihr Angehöriger nicht alleine außer Haus geht. Weitere Infos über die Sensor-Trittmatten, deren Vorteile und Anwendungsbereiche: Sensor-Trittmatten für Menschen mit Weglauftendenz. Manche Demente laufen tagsüber weg, manche werden bei Nacht unruhig und verlassen unbeaufsichtigt das Bett. Auch Bettflüchtige haben ein Ziel. Es ist durchaus möglich, dass der an Demenz Erkrankte bei Nacht und Nebel loszieht um für ihn wichtige Erledigungen zu machen. Für viele Angehörige ist dieser Zustand der nächtlichen Unruhe eine große Herausforderung. Demente brauchen tagsüber schon einiges an Betreuung. Viele Pflegenden liegen nachts wach oder schlafen nicht mehr richtig, weil sie ständig befürchten, der kranke Angehörige sei wieder auf Wanderschaft. Schon alleine das Aussteigen aus dem Bett kann zur Gefahr werden. Schnell kann es zu einem Sturz kommen, wenn kein Licht an ist. Oder der Erkrankte hat es letztendlich geschafft, die Wohnung zu verlassen. Was dann? Nachts einen orientierungslos umherirrenden Menschen auf der Straße zu suchen, ist nicht lustig. Zumal sich der Erkrankte selbst weiteren Risiken aussetzt. Mein TiPP: Es gibt zwischenzeitlich teilstationäre Einrichtungen, die nicht nur eine Tagespflege anbieten, sondern auch Nachtpflege. Diese soll pflegenden Angehörigen die Möglichkeit geben, regelmäßig über Nacht in die Nachtpflege geben zu können, damit sie wieder durchschlafen können. Lese-TiPP: Sturzprophylaxe: Niederflurbetten als Alternative für Bettgitter und Fixierung. Das kennen auch die meisten Angehörigen. Immer wird das gleiche erzählt. Immer dieselben Fragen werden gestellt? Wann gibt es Essen? Wann bringst du mich nach Hause? Ich habe Hunger. Reagiert man nun als pflegender Angehöriger nicht so, wie es sich der Betroffene vorstellt, kommt es zwangsläufig zu Aggressionen. Der pflegebedürftige Angehörige fühlt sich unverstanden und nicht ernst genommen. Die Situation schaukelt sich hoch und eskaliert. Aber auch das ist keine böse Absicht der Dementen. Sie können einfach nicht anders. Lese-TiPP: Demenz verstehen: “Merkwürdiges” Verhalten bei Menschen mit Demenz Für pflegende Angehörige auch sehr schwer zu ertragen sind unberechtigte Beschuldigungen wie etwa: „Du hast meine Brieftasche geklaut“ oder auch „Du hast einfach meinen neuen Pullover mitgenommen“ oder „Der Doktor hat meine Handtasche gestohlen“. Wenn diese Anschuldigungen zu Hause unter „Vier Augen“ passieren, mag das noch angehen; obwohl es auch sehr verletzend ist. Aber in der Öffentlichkeit macht das wenig Spaß, wenn man des Diebstahls bezichtigt wird. Zumal viele oft gar nicht wissen, dass der Angehörige dement ist. Doch auch diese Beschuldigungen und Lügen haben ihren Grund. Lese-TiPP: Weitere Beispiele und wie Sie dagegen vorgehen könne : Demenz verstehen: Wenn Oma glaubt, dass sie bestohlen wurde Es kann bei Demenz ein Stadium geben, indem die Betroffenen sich gegen jeden wehren, der ihm zu nahe kommt. Plötzlich wird der Zahnarzt oder der Friseur zum Gegner und wird attackiert. Es kann aber auch vorkommen, dass die an Demenz Erkrankten die eigenen Kinder oder Enkel, die Geschwister, Freunde oder Bekannte körperlich bedrohen oder schlagen. Die Patienten fühlen sich bedroht. Irgendwann erkennen Sie die eigene Tochter oder auch den Zahnarzt nicht mehr. Sie wissen nicht, warum diese fremde Person sie plötzlich ausziehen oder ihr in den Mund sehen will. Sie haben Angst und wissen sich nicht zu helfen. In ihrer Hilslosigkeit werden sie aggressiv. Das ist nur ein möglicher Grund für den Widerstand. Als Angehöriger muss man ständig herausfinden, warum fühlt sich der demente Mensch im Moment unverstanden und was bringt ihn gerade so auf die Palme. Lese-TiPP mit praktischen Beispielen und Anregungen: „Demenz verstehen: Warum die Oma keine neuen Kleider will“ Demenz ist mehr als “nur” vergessen. Mit Fortschreiten der Erkrankung verliert der demente Mensch immer mehr die Orientierung. Der Orientierungsverlust bei dementen Menschen bezieht sich auf die zeitliche, räumliche, situative und persönliche Wahrnehmung. Das bedeutet, dass der Erkrankte kein Zeitgefühl mehr hat, Situationen nicht mehr einschätzen kann und mit ihnen überfordert ist. Er wird sich in seiner Umgebung und Räumen nicht mehr auskennen und irgendwann auch sich selbst nicht mehr erkennen. Lese-Tipp: Eines vorweg: Wenn Menschen mit Demenz Sachen verlegen, dann ist es mit Sicherheit kein Akt von Böswilligkeit. Im Gegenteil. Ein an Demenz erkrankter Mensch „denkt“ irgendwann mal anders. Wir haben das Gefühl, dass er seine eigene Logik entwickelt. Für Angehörige ist es deshalb wichtig, dass sie nachvollziehen können, wie der Erkrankte denkt, was seine Beweggründe sind. Unsere Gastautorin, Brita Wellnitz, zeigt Ihnen anhand der wahren Geschichte vom verlorenen Telefon, was eine demenzkranke Mutter dazu bewegt haben könnte, das Handy ihrer Tochter an einer Stelle abzulegen, wo man es nie vermutet hätte. Eine Tochter besuchte ihre Eltern in ihrem Zuhause. Dort legte sie ihr Handy auf den Tisch und verbringt den Nachmittag zusammen mit ihrem Vater und ihrer an Demenz erkrankten Mutter. Irgendwann verabschiedete sich die Tochter und fuhr weg. Unterwegs bemerkte sie das Fehlen ihres Telefons und drehte um. Zuvor hielt sie noch bei einer Freundin an um deren Telefon zu leihen und kündigte ihren Eltern die Rückkehr und den Grund, das vergessene Telefon, an. Dort zurückgekommen erwartet sie ihre in Tränen aufgelöste Mutter mit den Worten: „Kind, dein Telefon ist nicht mehr da. Es war da, aber nun ist es weg. Vielleicht ist es gestohlen worden, vielleicht habe ich es verlegt. Ich finde es nicht, es ist einfach weg!“ Die Tochter konnte ihre Mutter kaum beruhigen. Diese hatte ein schlechtes Gewissen, war fast panisch, äußerte Schuldgefühle, war tieftraurig. Die Tochter erklärte, dass man nun zum Festnetztelefon gehen und die Handynummer anrufen könnte. Durch diesen Trick müsste man gar nicht suchen, sondern man würden ja hören können, wo es klingelt. Die Mutter schaute ihre Tochter verwirrt an. Plötzlich klärten sich ihre Augen, sie hatte verstanden, was diese vorhatte. Überglücklich, dass nicht die ganze Wohnung abgesucht werden müsste und keine Polizei wegen Diebstahl ins Spiel käme, deutete sie auf das Festnetztelefon. Gesagt – getan. Und tatsächlich, der Plan funktionierte! Es klingelte. Im Schrank. Dort, wo die Eltern die Schokolade und die Kekse aufbewahrten. Die Tochter öffnete die Schranktür und sah – nichts. Kein Telefon. Aber noch immer klingelte es und das Klingeln kam eindeutig aus dem „Süßigkeitenfach“. Dann entdeckte die Tochter das kleine, hübsch verpackte Päckchen. Sie nahm es heraus, in diesem Moment hörte auch das Klingeln auf. Als wollte es signalisieren: ‚jetzt hast du mich ja gefunden‘. Was sie tatsächlich fand, kann man auf den Fotos sehen. Es erklärt mehr als alle Worte: Dieses kleine klingelnde Päckchen, umschlossen mit einem Gummiband, fand sich im Schrank. Was gingen dieser Frau mit mittelschwerer Demenz für Gedanken durch den Kopf? Die professionelle Betrachtung der Situation. Eine Rekonstruktion. In der Elternpflege werden wir pflegenden Angehörige immer wieder vor neue Herausforderungen gestellt. Wenn Menschen mit Demenz Sachen verlegen, ist das für die erkrankte Person genauso ein Problem wie für die Angehörigen. Die Betroffenen fühlen sich schuldig, weil sie nicht mehr wissen, wo sie den Gegenstand hingelegt haben. Sie schämen sich. Die Angehörigen wissen nicht, wo sie suchen sollen. Doch meistens haben die Erkrankten einen Grund, warum sie etwas an eine ganz bestimmte Stelle legen. In einigen Fällen hilft es deshalb den Angehörigen, wie ein Detektiv die Gedankengänge von den Demenzpatienten nachzuvollziehen. Demenz verändert nicht nur das Leben des Erkrankten. Demenz krempelt auch das Leben der Angehörigen komplett um. Die Angehörigen müssen versuchen, sich in die Denkweise des dementen Menschen hineinzuversetzen. Und die Denkweise kann sich leider relativ häufig verändern. Das Leben mit Demenz betrifft also die ganze Familie. Die wichtigsten Tipps möchte ich hier zusammenfassen: Und manchmal sollten wir einfach den Spieß umdrehen und schauen, was wir von den dementen Personen lernen können. Dementiell Veränderte leben die Zeit ganz anders als wir – sie leben im Augenblick. Lese-TiPP: Sehen Sie die Demenz einmal von einer anderen Seite. „Was wir von Menschen mit Demenz lernen können“. Validation: Mehr über den Umgang mit dementen Menschen finden Sie auch in Büchern zum Thema Validation. Bei der Validation geht es um eine wertschätzende Haltung gegenüber dem Patienten. Naomi Feil hat dazu ein eigenes Validations-Programm entwickelt, welches auch häufig in Pflegeheimen angewendet wird. Validation kann nicht heilen. Sie soll jedoch bei den Pflegenden bewirken, dass diese die demenziellen Verhaltensweisen verstehen und akzeptieren. Bei Älteren und auch Demenzkranken kann es schnell vorkommen, dass sie mangelernährt sind. Eine Mangelernährung darf auf keinen Fall unterschätzt werden. Mangelernährung bedeutet nicht zwingend, dass eine Person unterernährt ist. Eine Mangelernährung ist auch eine Unterversorgung mit Nährstoffen wie Vitaminen, Spurenelementen usw. Häufig haben Demenzkranke ein Problem mit der Ernährung und dem Gewicht. Das kann verschiedene Ursachen haben: Lese-TiPP: Demenz verstehen: Mit kleinen Tricks zum Essen animieren Oftmals brauchen sie aber auch im Verlauf der Demenzerkrankung viel mehr Kalorien als vorher. Gerade zappelige Menschen die ständig hin und her wippen oder unruhige mit einem hohen Bewegungsdrang, brauchen viel mehr Nährstoffe. Mit einer normalen Ernährung kann das oft nicht ausgeglichen werden und es muss auf Spezialnahrung zurückgegriffen werden. Hier kommen dann hochkalorische Speisen zum Einsatz. Lese-TiPP: „Aufbaunahrung: Gezielte Nährstoffzufuhr bei Mangelernährung“ Einige Demenzpatienten haben mehr oder weniger schwere Schluckprobleme. Menschen mit ausgeprägten Schluckbeschwerden brauchen im Allgemeinen eine etwas andere Ernährung. So ist zum Beispiel Brot meist zu bröckelig und deshalb ungeeignet für Dysphagiepatienten. Getränke sind meist zu dünnflüssig und müssen angedickt werden. Auch viele andere Nahrungsmittel sind nicht für Menschen mit Schluckbeschwerden geeignet. Vieles muss püriert oder speziell zubereitet und angereichert werden. Eine Schluckstörung darf nicht auf die leichte Schulter genommen werden. Das Verschluckte kann in die Lunge gelangen und dort eine Lungenentzündung auslösen. Lese-TiPP: „Richtige Ernährung bei Schluckstörungen – mit Rezeptvorschlägen“. Hilfsmittel für die Demenzbetreuung Im Verlauf der Demenz lassen die Gedächtnisleistung, die kognitiven Fähigkeiten und die Sprache nach. Dann wird es Zeit, sich darüber Gedanken zu machen, wie dem Erkrankten das tägliche Leben erleichtert werden kann. Hier möchte ich auf einige Hilfsmittel und Möglichkeiten der Aktivierung und Beschäftigung aufmerksam machen. Bei der Pflege von Alzheimerpatienten gibt es sehr viel zu beachten. Ich möchte hier nur kurz auf zwei Punkte eingehen. Zahnhygiene: Die Zahnhygiene ist in jedem Alter wichtig, denn eine schlechte Mundhygiene kann ganz schnell zu zusätzlichen, unerwünschten Krankheiten führen. Doch demente Menschen nehmen es vielleicht irgendwann nicht mehr so genau mit dem Zähneputzen. Da bleibt den Angehörigen leider nichts anderes übrig, als zu kontrollieren. Ein weiteres Problem sind schlecht sitzende Zahnprothesen. In fortgeschrittenem Stadium kann sich der Patient nicht mehr richtig artikulieren. Er kann dann nicht mehr sagen, dass ihm der Kiefer weh tut. Wenn Druckstellen übersehen werden, kann das zu Entzündungen und noch Schlimmerem führen. Deshalb regelmäßig mit dem Angehörigen zum Zahnarzt gehen und den Mundraum und die Zahngesundheit kontrollieren lassen. Schmerzempfinden: Demente Menschen äußern Schmerzen auf die Art, wie es ihnen noch möglich ist. Die einen werden unruhig und nervig, die anderen jammern oder schreien vielleicht um Hilfe. Ein hoher Prozentsatz der Dementen leidet an Schmerzen, die keiner erkennt. Können Sie sich das vorstellen, dass sie fast unerträgliche Schmerzen haben und keiner kommt und sorgt für Abhilfe? Was tun, wenn der an Alzheimer Erkrankte ins Krankenhaus muss? Sowohl für den Patienten selbst auch für die Angehörigen kann ein Krankenhausaufenthalt zur Herausforderung werden. Angefangen bei der ungewohnten und fremden Umgebung. Der Demente kann sich nicht orientieren, weiß vermutlich gar nicht, wo er ist bzw. warum er im Krankenhaus ist. Er wird aus seinem gewohnten Alltag, seiner gewohnten Struktur herausgerissen. Das ist etwas, was Demenzpatienten komplett aus der Spur wirft. Unsicherheit und Angst machen dem Erkrankten zu schaffen. Fremde Menschen kommen ständig in sein Zimmer, fassen ihn an, nehmen Blut oder wechseln die Windeln. In der Hilfslosigkeit schlagen manche Patienten dann wild um sich, werden aggressiv. Sie sollten darauf achten, dass Ihr Angehöriger, falls er bettflüchtig ist, ein Niederflurbett bekommt. Dann kann das Bett bis fast auf den Boden abgefahren werden und einem Sturz aus dem Bett ist somit vorgebeugt. Lese-TiPP: „Demenzpatienten im Krankenhaus – das sollte beachtet werden“. Der Verlauf einer Demenz kann unterschiedlich schnell vonstattengehen. Deshalb müssen die Angehörigen die Pflegeplanung stets im Auge haben. Was bedeutet Pflegeplanung bei dementen Menschen? Bei der Pflegeplanung ist in regelmäßigen Abständen zu prüfen, was kann der demente Mensch noch selbst erledigen und wo benötigt er Hilfe bzw. wo müssen Maßnahmen ergriffen werden. Sie als Angehöriger sollten deshalb regelmäßig unter anderem prüfen, ob der Demente: Die Pflegeplanung erfordert nun von den Angehörigen, dass sie bei Veränderungen des Gesundheitszustandes des Dementen entsprechend reagieren. Es wird vielleicht die Zeit kommen, wo Sie als Pflegeperson nicht mehr alleine die Pflege übernehmen können. Tipps für die Pflegeplanung zu Hause Sie suchen einen Pflegedienst in Ihrer Nähe? ► Kostenlose Pflegedienst-Suche Zuletzt müssen Sie als Angehöriger auch auf die Sterbephase Ihres Familienmitgliedes vorbereitet sein. Können Sie die Pflege in der letzten Lebensphase selbst übernehmen oder benötigen Sie eine häusliche Intensivpflege oder gar ein Sterbehospiz. „Wird eine Alzheimererkrankung diagnostiziert, kann der Betroffene die ihm noch verbleibende, bewusst zu erlebende Zeit besser planen und auch die Angehörigen können sich besser auf ihre künftigen Aufgaben vorbereiten,“ so der in der Memory-Clinic tätige Diplom-Sozialpädagoge Carsten Brandenberg. Neben dem Testament sollte eine Patientenverfügung bedacht werden, die festlegt, was passiert, wenn der Patient irgendwann nicht mehr in der Lage ist, medizinischen Maßnahmen zuzustimmen oder diese abzulehnen. Außerdem sollte er eine Person des Vertrauens bevollmächtigen, für ihn zu handeln, wenn er es selbst nicht mehr kann. Betroffene und deren Angehörige sollten auch gemeinsam überlegen, was passieren soll, wenn der Patient nicht mehr allein leben oder zuhause gepflegt werden kann.“ „Häufig schätzen Angehörige die Fähigkeiten des Patienten völlig falsch ein. Das kann dann zu Spannungen in den Familien führen“, erläutert Prof. Dr. Nehen. „Viele Angehörige ärgern sich, da sie die Vergesslichkeit des Kranken als Absicht, Faulheit oder Interessenlosigkeit deuten. Andere neigen dazu, den Patienten sehr zu umsorgen, so dass dieser seiner letzten Selbstständigkeit beraubt wird. Aus dem klinischen Alltag wissen wir, dass sowohl eine Über- als auch eine Unterforderung dazu beitragen kann, die Verhaltensstörungen des Patienten zu verstärken. Ein überforderter Patient wird ständig mit seinem Versagen konfrontiert und reagiert darauf mit Aggression oder Resignation. Unterforderte Patienten fühlen sich bevormundet und kränker, als sie tatsächlich sind. Das belastet Angehörige unnötig, da sie viel zu früh Aufgaben übernehmen, die der Patient in diesem Krankheitsstadium ohne weiteres noch allein erledigen könnte.“ „Angehörige sollten zudem wissen, dass mögliche Wutanfälle und verbale Attacken von Erkrankten durchaus zum Krankheitsbild gehören und nicht persönlich gemeint sind,“ ergänzt Brandenberg. „Es kann sonst ein Teufelskreis entstehen, in dem auf negatives Verhalten des Patienten eine entsprechend negative Reaktion des Angehörigen folgt, die dann wieder zum negativen Verhalten des Patienten führt. Die Vermittlung von Informationen über mögliche Symptome und Verlaufsformen sowie über die psychologischen Aspekte der Alzheimererkrankung können die Angehörigen darin unterstützen, Verständnis für die Verhaltensweisen der Erkrankten zu entwickeln. Das Wissen über die Auswirkungen der Erkrankung kann so dabei helfen, ein möglichst harmonisches Verhältnis in den Familien zu schaffen.“ In der zweiten Phase der Erkrankung sind Betroffene auf die praktische Hilfe anderer angewiesen, um ihren Alltag zu bewältigen. Die Bewegungen des Erkrankten werden unpräzise und unkoordiniert. Tätigkeiten wie Körperpflege oder Nahrungsaufnahme stellen häufig ein Problem dar. „Jetzt geht auch das Langzeitgedächtnis immer mehr verloren“, so Prof. Dr. Nehen. „Die Erinnerung an die Jugend bleibt am längsten erhalten. Daher meint der Patient nicht selten, er sei erst 20 Jahre alt. Seine Angehörigen erkennt er daher oft nicht. Für die Familie ist es schwer, diesen Entfremdungsprozess einer nahestehenden Person mitzuerleben. Es ist eine erschreckende Erfahrung, wenn beispielsweise ein Mann seine Frau, mit der er 40 Jahre verheiratet war, fragt: ‚Wer bist du?’.“ Erkrankte reagieren häufig gereizt und misstrauisch, da sie sich von den von ihnen als fremd empfundenen Menschen nicht bevormunden lassen wollen. Sie sind unruhig, wandern ziellos umher oder laufen weg. „Diese Phase ist für die Familie am anstrengendsten,“ weiß Prof. Nehen aus seiner langjährigen Berufserfahrung. „Die noch körperlich aktiven Patienten müssen fast die ganze Zeit beaufsichtigt werden, damit sie nicht für sich selbst oder für andere zur Gefahr werden.“ „Der Umgang mit Kranken fordert viel Verständnis und Geduld. Das fällt den Angehörigen oft schwer“, so Carsten Brandenberg. „Man muss den Erkrankten Zeit lassen und in Gesprächen kurze, einfache Sätze benutzen. Ein klar geregelter Tagesablauf gibt ihnen Sicherheit. Erläuterungen abzugeben, die der Kranke nicht erfassen kann oder versuchen, mit ihm zu diskutieren oder ihm etwas Neues beizubringen, ist sinnlos. „Wir sind es alle viel zu sehr gewöhnt, rational zu reagieren“, meint Prof. Dr. Nehen. „Wenn ein Alzheimerpatient auf seinem Sofa sitzt und sagt: ‚Ich möchte nach Hause’, würden die meisten von uns antworten: ‚Du bist doch zu Hause!’. Reagiert der Kranke dann aggressiv oder ängstlich, können wir das nicht verstehen. Angehörige sollten versuchen, die Gedankenwelt des Kranken zu akzeptieren. ‚Ja, zu Hause ist es schön’, wäre hier beispielsweise eine Antwortmöglichkeit, die dem Patienten das Gefühl gibt, verstanden zu werden. Auch Notlügen sind erlaubt, um dieses Ziel zu erreichen. Die einzige Chance, die Angehörige im Umgang mit Alzheimerkranken haben: Weg von der rationalen Ebene hin zur emotionalen Ebene! Mit dem Verstand kann der Patient nicht mehr viel, aber er spürt, ob seine Umgebung harmonisch ist. Wenn es den Angehörigen gelingt, eine solche Atmosphäre zu schaffen, entwickelt der Kranke mehr Vertrauen und negativ erlebte Gefühle wie Angst, Unruhe und Aggression werden schwächer.“ Im letzten Stadium der Erkrankung sind die Betroffenen vollkommen pflegebedürftig. Bettlägerigkeit und Inkontinenz sind die Regel. Nahrungsaufnahme ist ein sehr komplexer Prozess, den viele nicht mehr leisten können. Das Gedächtnis ist fast völlig ausgeschaltet. Die Kranken können meist nur noch einige Wörter sprechen und wirken teilnahmslos, als nähmen sie ihre Umwelt kaum mehr wahr. „So merkwürdig es sich anhört, für die Angehörigen ist diese Phase oft leichter zu ertragen als die Zeit, als der Patient noch körperlich aktiv, geistig aber schon sehr verwirrt war. Die Familie muss nun nicht ständig auf den Erkrankten aufpassen“, erklärt Prof. Nehen. „Aggression, Wut, Angst und Unruhe des Patienten sind meist vollständig gewichen.“ „Pflegende sollten sich über der Sorge für den Betroffenen nicht selbst vergessen. Sie sollten mit ihren Kräften haushalten, sich Erholungspausen gönnen und auch weiterhin eigenen Interessen nachgehen. Nur wer selbst noch Freude am Leben hat, kann auch seinem kranken Angehörigen eine Atmosphäre des Wohlbehagens schaffen,“ sagt Carsten Brandenberg. Wie ein Urlaub, ein freies Wochenende oder ein freier Abend für pflegende Angehörige zu organisieren ist, darüber sollten sie auch mit dem betreuenden Arzt sprechen. Sie suchen einen Pflegedienst in Ihrer Nähe? ► Kostenlose Pflegedienst-Suche An unserer Klinik gibt es beispielsweise eine ärztlich geleitete Gruppe für pflegende Angehörige. Mancherorts haben sich auch pflegende Angehörige zu Selbsthilfegruppen zusammengeschlossen. Zu erfahren, dass man mit seinen Sorgen nicht allein ist und dass viele Menschen mit ähnlichen Problemen zu kämpfen haben, ist eine wichtige Form der Entlastung. Pflegende brauchen jemanden, mit dem sie auch über ihre aggressiven Gedanken, ihre Scham, ihre Trauer, ihre Ungeduld und ihre Unzulänglichkeitsgefühle sprechen können. In der Gruppe fühlen sich die Angehörigen ernst genommen und verstanden und sie kann ihnen helfen, das Gefühl der Isolation zu durchbrechen.“ Patienten die an Demenz leiden, fallen oder stolpern sehr schnell. Wer zu Hause einen an Demenz erkrankten Menschen pflegt, sollte eine sichere Wohnung für Demenzpatienten haben und das häusliche Umfeld der Krankheit anpassen. Hierzu gehören unter anderem, dass Nachtlampen eingeschaltet, Stolperfallen wie Teppiche oder lose Kabel usw. beseitigt und stabile Haltemöglichkeiten im ganzen Haus angebracht werden. Socken und Schuhe sollten rutschfest sein, ebenso Fußmatten. Müssen Treppen überwunden werden, sollte der Einbau eines Treppenlifts geprüft werden. Tipps zu: Pflegegeld + Pflegeleistungen, Kosten + Zuschüssen Tragen Sie sich jetzt für unseren kostenlosen Newsletter ein, damit Sie sich zukünftig im Pflegedschungel zurecht finden. Unser Newsletter erscheint 1-2 Mal pro Monat. Quelle Bildmaterial: Fotolia #115895206 © flightdog Website zu Brita Wellnitz Detlef Klemme Gemeinsam mit seiner Frau betreut Otto Beier seit 2012 seine pflegebedürftigen Eltern und Schwiegereltern. Er gibt Insider-Tipps für Pflegebedürftige und ihre Angehörigen und schreibt als Pflegender – direkt von der Front – über seine Erfahrungen mit dem Pflegedschungel. Mehr gibt es auch auf Facebook oder Xing, aber vor allem auch bei „Über mich“.
Kostenlose Pflegehilfsmittel für bis zu 40 Euro pro Monat ! - incl. Reinigungs- und Desinfektionstücher!
Treppenlifte – Mit Pflegegrad bis 4.000 Euro Zuschuss !
Nachträglicher Einbau Badewannentüre – Innerhalb weniger Stunden !
Treppensteighilfe – Sicher die Treppe rauf + runter. Mit 4.000 € Zuschuss
Nächtliche Unruhe bei demenziell veränderten Menschen
Ständiges Wiederholen oder fragen
Lügen und andere beschuldigen
Anzeige | Produktvorstellung
Widerstand gegen die Pflege oder Körperhygiene
Verlust der Orientierung
Das könnte Sie ebenfalls interessierenWarum Menschen mit Demenz Sachen verlegen
Die (wahre) Geschichte vom verlorenen Telefon



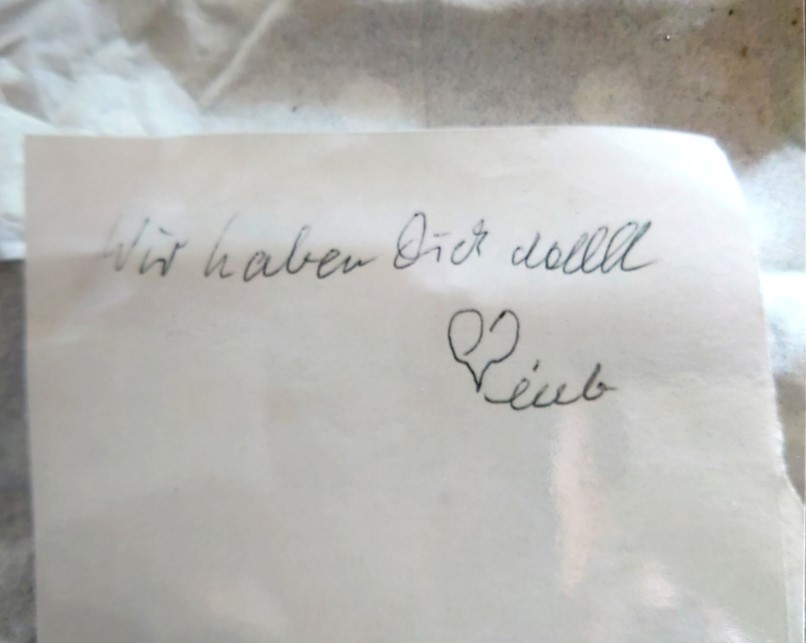
Was war da geschehen?
Fazit
Umgang mit Demenz Angehörigen

Ernährung bei einer Demenzerkrankung


Pflege von Menschen mit Demenz
Was kosten Pflegekräfte aus Osteuropa?
Die Kosten für 24-Stunden-Pflegekräfte sind abhängig von der Qualifikation und den Deutschkenntnissen.
Hier kostenlos und unverbindlich bis zu 3 Anbieter vergleichen.
Wenn Demenzpatienten ins Krankenhaus müssen
Pflegeplanung bei Demenz
Bewusst erlebte Zeit gemeinsam nutzen
„Zu Beginn ihrer Krankheit können Erkrankte noch vieles für die Zukunft regeln. Rechtliche und finanzielle Fragen sollten möglichst frühzeitig und mit Hilfe professioneller Berater wie Rechtsanwälte und Fachärzte geklärt werden.Auswirkungen auf die Beziehung
Entfremdung
Notlügen sind erlaubt
Körperlicher Verfall
Sich selbst nicht vergessen
Er kann bei der Suche nach Lösungen, z.B. Kurzzeitpflege oder häusliche Pflegedienste, behilflich sein. „Überhaupt tragen Gespräche häufig dazu bei, den Angehörigen Demenzkranker ihre schwierige Aufgabe zu erleichtern,“ so der Experte aus Essen. „Probleme können auch bei speziellen Angehörigenberatungsstellen oder der regionalen Alzheimergesellschaft erörtert werden.Sichere Wohnung für Demenzpatienten
Weitere Beiträge zum Thema Demenz:
Kostenloser Newsletter.
Beste Insider-Tipps!
Kurzzeit- u. Verhinderungspflege, Fehler bei MDK-Begutachtung, Entlastungsbetrag, Gesetzesänderungen uvm.
Pixabay – Free licenseCo-Autorin
Co-Autor





Eine Antwort auf „Demenz und Alzheimer – Großer Ratgeber für Angehörige“
Ein großartiger hilfreicher Beitrag. Sollte auch von vielen Ärzten verbreitet werden, Er erinnert mich an viele Situationen mit meinem dementen Mann der 2017 verstarb. Ich fühlte mich oft allein gelassen und habe, wie man es ja auch in jungen Jahren bei der Kinder – Erziehung gemacht hat, immer auf mein Bauchgefühl verlassen und denke vieles richtig gemacht. Ein Lehrgang bei der Alzheimer Gesellschaft war dabei auch noch sehr förderlich.